Prof.Dr.Ahmet Dobrucalı, Stj.Dr.Hatice Nur Topuz
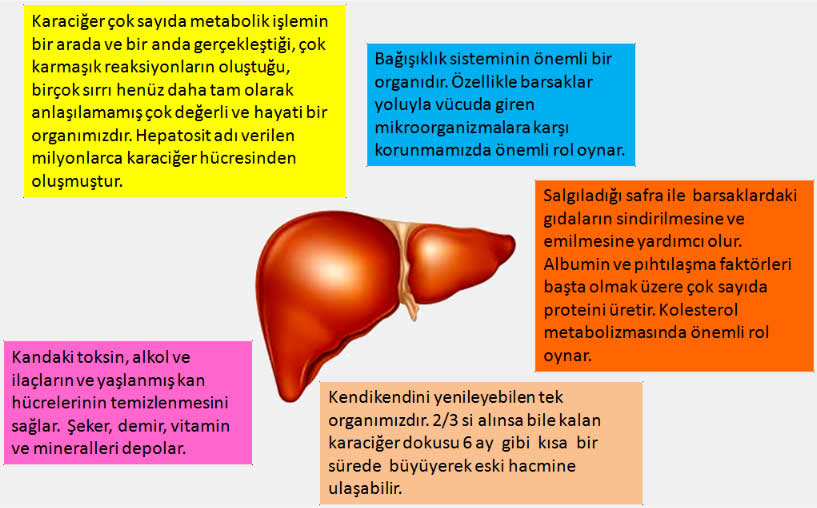
Karaciğerin fonksiyonları;
Karaciğer yağlanması (Hepatosteatoz) nedir?
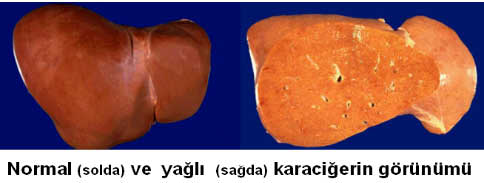
Karaciğer yağlanması (hepatosteatoz) adından da anlaşılabileceği gibi karaciğer hücrelerinde aşırı miktarda yağ birikmesi sonucunda ortaya çıkan bir durumdur. Genel olarak batı toplumundaki görülme sıklığı (prevalans) %10-25 civarındadır. Erkek ve kadınlarda aynı sıklıkta görülür. Tipik olarak 50-60 yaş civarında teşhis edilmekle birlikte son yıllarda obez çocuklar ve adolesanlarda da hepatosteatoz görülme sıklığı artmaktadır.Beyaz ırkla mukayese edildiğinde hispaniklerde daha sık görülür (Bir çalışmada hepatosteatoz sıklığı hispaniklerde %45, beyazlarda %33, siyah ırkta %24 olarak bildirilmiştir). Ailevi geçiş gösteren olgular tanımlanmıştır. Karaciğer yağlanması gelişmekte olan ülkelerde en sık görülen karaciğer hastalığıdır ve hafif derecede transaminaz (ALT, AST) yükselmelerinin en sık görülen nedenlerinden biridir. ABD de karaciğer transplantasyonu nedenleri arasında viral hepatitten ikinci sırada yer almaktadır.
Normalde karaciğer hücrelerinde (hepatosit) az bir miktarda yağ bulunabilir ve bu bir hasara yol açmaz. Ancak yağlanmanın fazla olması karaciğerde fonksiyonel ve yapısal değişikliklerin ortaya çıkmasına yol açar. Karaciğer yağlanması karaciğerde inflamasyonla (iltihap – yangı) giden hastalıklarla birlikte olabileceği gibi kendisi de bizzat karaciğerde inflamasyona yol açabilir (steatohepatit). Bunun sonucunda karaciğer hücrelerinde harabiyet ve zamanla karaciğer fibrosisi gelişir. Karaciğerdeki nekroz (hücre harabiyeti ve ölümü) ilerledikçe olay karaciğer sirozuna dönüşür ve ciddi bir durum haline gelebilir. Bu yüzden ileri derecede yağlı karaciğeri olan hastaların dikkatli değerlendirilmeleri ve yakından takip edilmeleri gerekir.
Karaciğer yağlanmasına bağlı hepatit (steatohepatitis) nedir?
Hepatosteatoz lipid (yağ) damlacıklarının karaciğer hücreleri (hepatosit) içinde birikimini ifade eder. Karaciğer yağlanması karaciğerde iltihabi bir değişiklik olmadan olabileceği gibi (benin, iyi huylu hepatosteatoz, nonalkolik yağlı karaciğer, non-alcoholic fatty liver disease, NAFLD) iltihabi değişikliklerle birlikte de olabilir (Nonalkolik steatohepatit, NASH). Hepatit terimi karaciğer hücrelerinin inflamasyonunu (iltihabı) ve bunun sonucunda oluşan hücre hasarını belirten bir terimdir. Steatohepatit ise karaciğerde yağ birikiminin yol açtığı iltihaplanma anlamına gelir (hepatosteatoz = yağlanma, steatohepatit = yağlı iltihaplanma). Benin hepatosteatoz nadir de olsa steatohepatite dönüşebilir (%8-20). Aynı şekilde, alkol kullanımı sonucunda oluşan karaciğer yağlanması ve iltihabı da alkolik hepatit olarak adlandırılır (Bkz. alkol ve karaciğer). Steatohepatit hiç alkol almamış kişilerde de görülebildiği için nonalkolik yağlı hepatit (non-alkolik – steato – hepatit, NASH) olarak adlandırılmaktadır. NASH, karaciğer biyopsisinde yağlanma ve iltihap saptanan ve karaciğer hastalığına yol açabilecek diğer sebeplerin bulunmadığı gösterilmiş olan hastalardaki klinik sendromu tanımlayan bir terimdir. Steatohepatit karaciğerde ciddi bir hasara ve siroza yol açabilir. NASH li hastaların %20-25 sinde yıllar içinde karaciğer sirozu gelişebileceği bilinmektedir. Araştırmalar fazla kilolu olan bireylerde, hızlı kilo verilmesinde, östrojen hormonu kullananlarda ve kan şekeri kontrol altında olmayan diyabetiklerde steatohepatit gelişebileceğini göstermiştir.
Karaciğer yağlanmasını nedenleri nelerdir?
 Karaciğer vücudumuzda yağların metabolizması ve yıkımında önemli rol oynar. Karaciğerde yağların metabolize edilmesi sırasındaki aksaklıklar karaciğerde yağ birikimine sebep olabilir. Karaciğerde yağların metabolizasyonu veya atılımı dolaşımdaki yağ asitlerinin diğer dokulardaki yağ depoları tarafından tutulma kapasitesi ile yakından ilişkilidir. Hepatik steatozda karaciğerden yağın uzaklaştırılması bozulmaktadır. Karaciğer, kendisine gelen karbonhidrat miktarı arttığında oluşan karbonhidrat fazlasını yağ asidlerine çevirerek harcar. Karaciğerden salınan ancak metabolize edilmeyen yağ asitleri karaciğerde tekrar reesterifiye edilerek trigliseridler oluşur. Diyetle aşırı karbonhidrat alınması karaciğerde yağ
Karaciğer vücudumuzda yağların metabolizması ve yıkımında önemli rol oynar. Karaciğerde yağların metabolize edilmesi sırasındaki aksaklıklar karaciğerde yağ birikimine sebep olabilir. Karaciğerde yağların metabolizasyonu veya atılımı dolaşımdaki yağ asitlerinin diğer dokulardaki yağ depoları tarafından tutulma kapasitesi ile yakından ilişkilidir. Hepatik steatozda karaciğerden yağın uzaklaştırılması bozulmaktadır. Karaciğer, kendisine gelen karbonhidrat miktarı arttığında oluşan karbonhidrat fazlasını yağ asidlerine çevirerek harcar. Karaciğerden salınan ancak metabolize edilmeyen yağ asitleri karaciğerde tekrar reesterifiye edilerek trigliseridler oluşur. Diyetle aşırı karbonhidrat alınması karaciğerde yağ  birikimine yol açar.
birikimine yol açar.Bir çok ilaç ve hastalık karaciğer yağlanmasına neden olabilir ancak NASH in en sık görüldüğü durum metabolik sendromdur. Metabolik sendrom; tip-2 diabet, esansiyel hipertansiyon, serum HDL seviyesinde düşüklük, yüksek açlık trigliserid düzeyi, obezite, hipotiroidi ve daha nadir olarak kadınlarda polikistik over sendromu gibi bozuklukların bir kaçının birlikte bulunduğu bir klinik durumdur.
Karaciğer yağlanmasının en sık görülen şekli başka hastalıkların seyri sırasında ortaya çıkan tipidir. Bunlar içinde en bilineni aşırı şişmanlıktır (obezite). Vücut ağırlığı normalin % 10′ undan fazla olan insanların 2/3 sinde karaciğer yağlanması saptanmaktadır. Bunun dışında şeker hastalığı (özellikle tip 2 diabetes mellitus), hipertrigliseridemi (kanda trigliserid seviyelerinin yüksek olması) ve fazla alkol kullanımı da karaciğer yağlanmasına yol açabilecek sık görülen diğer durumlardır. Kan lipidlerinden tek başına kolesterol yüksekliği karaciğer yağlanması için bir risk faktörü değildir. Aşırı A vitamini kullanımı, uzun süre damar yolu ile beslenme, hızlı kilo kaybı ve kortikosteroid vb. ilaçların uzun süre kullanımı karaciğer yağlanması oluşturabilir. Yağlı yiyeceklerle beslenmenin karaciğer yağlanmasına neden olabileceği mantıklı gibi gözükse de bu tür diyetle beslenme aşırı kilo artışına ve kan trigliserid düzeylerinin yükselmesine yol açmadıkça karaciğer yağlanması oluşturmaz.
İnsülin direnci (özellikle hepatik insülin direnci) karaciğer yağlanmasının en önemli nedenidir. Karaciğer yağlanması olan bireylerin hepatositlerinde glikojen sentezi ve depolanmasında insüline normal cevap yetersizdir ve hepatositler aşırı miktarda glukoz ve yağ asidi sentezler. İnsülin direnci varlığında iskelet kaslarında ve yağ dokusunda ortaya çıkan yüksek kan şekerine adaptasyon sorunu da karaciğerde serbest yağ asidi yoğunluğunun artışına katkıda bulunur. İnsülin direncinin altında yatan mekanizma günümüzde halen araştırma konusudur.
Nonalkolik karaciğer yağlanmasının nedenleri
- Metabolik sendrom: Obezite, diabet, hipertansiyon, hipertrigliseridemi, HDL düşüklüğü.
- Lipid metabolizması bozuklukları (Abetalipoproteinemi vb.).
- Cerrahi girişimler: Jejunoileal bypass, aşırı ince bağırsak rezeksiyonu (kısa bağırsak sendromu), gastrik bypass.
- İlaçlar: Amiodaron, methotrexate, gllukortikoidler, hormonlar (yüksek doz östrojen, tamoxifen).
- Diğer nedenler: Hepatit C, inflamatuar bağırsak hastalıkları (ülseratif kolit ve Crohn), total parenteral beslenme (uzun süre damar yoluyla beslenme), Wilson hastalığı.
Karaciğer yağlanmasının belirtileri nedir ve nasıl tanı koyulur?
Karaciğer yağlanmasında genellikle hasta tarafından farkedilebilen belirtiler yoktur. Halsizlik, çabuk yorulma ve karın sağ üst kısmında ağrı veya dolgunluk hissi gibi belirtiler bulunabilir. Hastanın tıbbi özgeçmişi tanıda yardımcı olabilir. Hastanın özgeçmişinde diabet, hiperlipidemi ve hipertansiyon varlığı karaciğer yağlanması riskini artıracağından anlamlıdır. Aslında rutin beden muayenesi sırasında da karaciğer yağlanmasını farkına varmak çoğunlukla mümkün olmaz. Bazen beden muayenesi sırasında karaciğerin yumuşak bir kıvamda büyümüş olduğu farkedilebilirse de obez bir hastada bunun anlaşılması oldukça güçtür. Genellikle başka bir nedenden dolayı yapılan kan tahlillerinde karaciğer enzimlerinde artış saptanması üzerine yapılan diğer tetkiklerle karaciğer yağlanması olduğu anlaşılır. Ultrasonografik inceleme sırasında karaciğerin büyüdüğü ve ekojenitesinin arttığı anlaşılır (Hiperekojen karaciğer, karaciğerin dalağa göre daha parlak görünmesi, parlak karaciğer). Pratikte karaciğer yağlanması daha çok başka bir hastalığın araştırılması amacıyla yapılan ultrasonografik inceleme sırasında tesadüfen saptanır. Laboratuvar testlerinde serum transaminaz düzeylerinde hafif derecede yükselme görülebilir (AST, ALT, bkz. karaciğer fonksiyon testleri). ALT genellikle AST den daha yüksektir, alkolik steatohepatitte ise AST değeri daha yüksek bulunur ve bu özellik ayırıcı tanıda yardımcıdır (bkz. alkol ve karaciğer). GGT düzeyinde hafif artış görülebilir. Genellikle otoimmun hepatitte artan ANA (antinükleer antikor) düşük titrede pozitif bulunabilir.
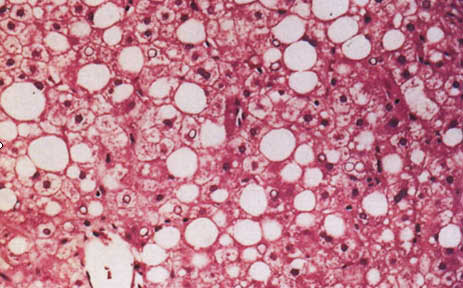
Karaciğer biyopsisinde karaciğer hücrelerinde biriken yağ damlacıklarının görünümü
![]() Karaciğer yağlanmasının kesin tanısı karaciğer iğne biyopsisi ile konursa da çok özel koşullar dışında karaciğerde yağlanma saptanan insanlarda iğne biyopsisi yapılmasına genellikle gerek yoktur (lokal anestezi altında ince bir iğne ile küçük bir parça karaciğer dokusu alınarak mikroskop altında incelenmesi). İnvaziv olmayan ve ucuz bir bir yöntem olarak transient elastography (Fibroscan) karaciğerdeki yağ birikimi hakkında yüksek doğrulukla bilgi verir (Controlled Attenuation Parameter, CAP). Bu yöntem sayesinde karaciğer biyopsisi yapılma gereksinimi artık büyük ölçüde ortadan kalkmıştır. Karaciğerden biyopsi alınan olgularda histolojik incelemede nonalkolik yağlı karaciğerin ve nonalkolik steatohepatitin alkole bağlı karaciğer yağlanması ve alkolik hepatitten ayrımı mümkün olmayabilir. Bu nedenle yeterli sorgulama yapılarak alkole bağlı karaciğer hastalığı olasılığının mutlaka uzaklaştırılması gerekir. Pratikte nonalkolik karaciğer yağlanmasının teşhisi (NAFLD) genellikle transaminaz düzeylerinde artış yapabilecek diğer hastalık olasılıklarının uzaklaştırılmasıyla koyulur. Hepatit B ve C testleri, demir skoru, seruloplazmin, AAT düzeyi (Alfa-1 antitripsin), ANA (antinuclear anticor), SMA (smooth muscle anticor), AMA (antimitochondrial anticor), tiroid hormonları ölçümü ve çölyak serolojisi bu amaçla yapılması gereken testlerdir.
Karaciğer yağlanmasının kesin tanısı karaciğer iğne biyopsisi ile konursa da çok özel koşullar dışında karaciğerde yağlanma saptanan insanlarda iğne biyopsisi yapılmasına genellikle gerek yoktur (lokal anestezi altında ince bir iğne ile küçük bir parça karaciğer dokusu alınarak mikroskop altında incelenmesi). İnvaziv olmayan ve ucuz bir bir yöntem olarak transient elastography (Fibroscan) karaciğerdeki yağ birikimi hakkında yüksek doğrulukla bilgi verir (Controlled Attenuation Parameter, CAP). Bu yöntem sayesinde karaciğer biyopsisi yapılma gereksinimi artık büyük ölçüde ortadan kalkmıştır. Karaciğerden biyopsi alınan olgularda histolojik incelemede nonalkolik yağlı karaciğerin ve nonalkolik steatohepatitin alkole bağlı karaciğer yağlanması ve alkolik hepatitten ayrımı mümkün olmayabilir. Bu nedenle yeterli sorgulama yapılarak alkole bağlı karaciğer hastalığı olasılığının mutlaka uzaklaştırılması gerekir. Pratikte nonalkolik karaciğer yağlanmasının teşhisi (NAFLD) genellikle transaminaz düzeylerinde artış yapabilecek diğer hastalık olasılıklarının uzaklaştırılmasıyla koyulur. Hepatit B ve C testleri, demir skoru, seruloplazmin, AAT düzeyi (Alfa-1 antitripsin), ANA (antinuclear anticor), SMA (smooth muscle anticor), AMA (antimitochondrial anticor), tiroid hormonları ölçümü ve çölyak serolojisi bu amaçla yapılması gereken testlerdir.
Prognoz:
Nonalkolik yağlı karaciğer hastalığının uzun dönemdeki prognozu hakkındaki veriler yetersizdir. Eldeki bulgular hastaların %3-5 inde 7-10 yıl içinde karaciğer sirozuna ilerleme olabileceğini göstermektedir. Histolojik bulgularının benzer olmasına rağmen NASH li hastaların prognozu alkolik steatohepatitli hastalara göre daha iyidir. NASH li hastalar nonalkolik yağlı karaciğere göre daha yakından izlenmelidir. Ancak nonalkolik yağlı karaciğeri olan hangi hastanın NASH e veya NASH ile ilişkili siroza ilerleme göstereceğini önceden belirlemeyi sağlayan bir yöntem henüz yoktur.
Tedavi:
Nonalkolik yağlı karaciğer çoğunlukla altta yatan sebepler ortadan kaldırıldığında düzelen ve gerileyen bir hastalıktır. Tedavi genellikle yağlanmaya yol açan sebebe göre yapılır. Aşırı kiloların verilmesi (obezite tedavisi), egzersiz programları, diabet, hiperlipidemi ve hipertansiyon gibi metabolik risk faktörlerinin kontrol altına alınması, alkolün kesilmesi gibi yaşam tarzı değişiklikleri uygulanmalıdır. Karbonhidrat , doymuş yağ içeren gıda ve kalori tüketiminin minimalize edilmesi gerekir.
Obezitenin (aşırı kilolu olmak) yüksek kan trigliserid seviyeleri ve şeker hastalığı ile birlikte bulunması durumu daha ciddi bir hale getirebilir. İnsülin direncini azaltan metformin insülin direnci olduğu düüşünülen olgularda yaygın olarak kullanılmaktadır. Trigliserid düzeyi yüksek olan hastalarda trigliserid düzeyini düşürmeye yönelik ilaçların kullanılması gerekebilir. Serum transaminaz düzeylerini artırdığından statin gurubu lipid düşürücü ilaçların kullanılması önerilmez. Egzersiz ve diyet programları ile zayıflayamayan hastalara zayıflatıcı mide balonu takılması veya bariatrik cerrahi (kilo verdirici cerrahi girişimler) gibi başka yöntemlerle yardımcı olunması gerekir (bkz. zayıflatıcı mide balonu). Günümüzde NASH tedavisinde %100 başarı sağlayan bir tedavi yöntemi yoktur. NASH te karaciğer nakline nadiren ihtiyaç duyulur ancak siroz veya karaciğer kanseri gelişen olgularda nakil gerekebilir.
KAYNAKLAR
1-Tarantino G, Finelli C.What about non-alcoholic fatty liver disease as a new criterion to define metabolic syndrome?World J Gastroenterol 2013;19:3375-84.
2-Aly FZ, Kleiner DE.Update on fatty liver disease and steatohepatitis.Adv Anat Pathol 2011;18:294-300.
3-Chiang DJ, Pritchard MT, Nagy LE.Obesity, diabetes mellitus, and liver fibrosis.Am J Physiol Gastrointest Liver Physiol 2011;300:697-702.