Stj.Dr.Didar Mahmutoğlu, Prof.Dr.Ahmet Dobrucalı
Yemek borusu kanseri nedir?
Bilindiği gibi kanser vücudumuzun herhangi bir yerinde kontrol edilemeyerek çoğalan hücrelerden oluşur. Yemek borusu kanseri yemek borusunun içyüzünü döşeyen hücrelerden kaynaklanır. Yemek borusunun hemen tümü yassı hücrelerle döşeli olduğundan bu hücrelerden kaynaklanan habis tümörler yassı hücreli kanser olarak adlandırılır (skuamöz hücreli kanser). Yemek borusunun mide ile birleştiği en alt kısmı ise kolumnar hücrelerle (prizmatik hücreler) döşelidir ve bu hücrelerden kaynaklanan habis tümörler de adenokanser olarak adlandırılır. Bazen yemek borusunda ince barsak dokusuna benzer hücre toplulukları ortaya çıkabilir. Barrett özefagusu olarak adlandırılan bu değişim adenokanser gelişimi için önemli bir risk faktörüdür. Anaplastik tümörler, adenoid-kistik karsinomlar, malin melanom, karsinosarkomlar, kaposi sarkomu ve lenfomalar yemek borusunun nadir olarak görülebilecek diğer habis tümörleridir ve hayat beklentisi yassı hücreli kanser ve adenokansere göre daha kötüdür.
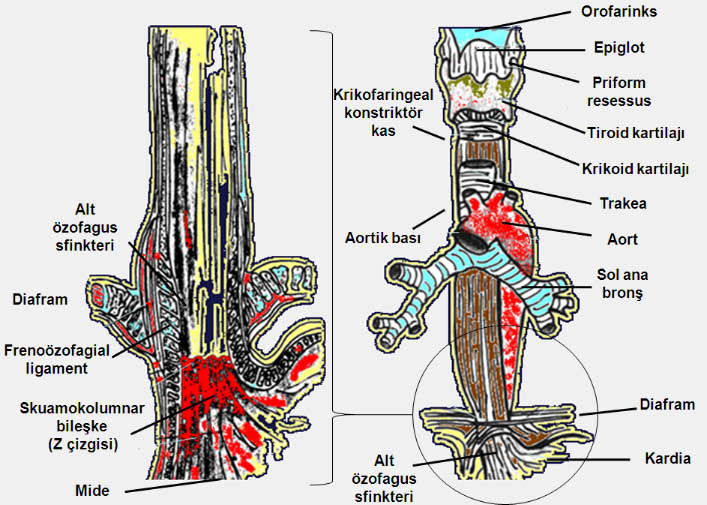
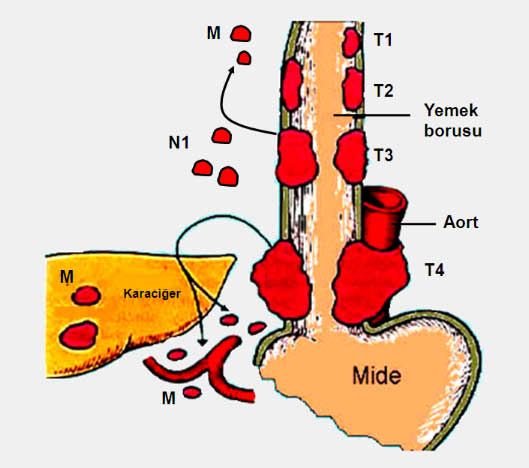
Yemek borusu ve komşu organlarla ilişkisi
Yemek borusu kanseri ne sıklıkla görülür?
Yemek borusu kanseri meme, akciğer, prostat ve kalın bağırsak kanserleri kadar sık değildir. Rastlanma sıklığı bakımından tüm kanserler arasında 9.sırada yer almaktadır. İnsan vücudunda oluşan kanserlerin %1,5-2’sini ve tüm sindirim sistemi kanserlerinin de %5-7’sini oluşturur.Kansere bağlı ölümlerin %4’ünden sorumludur. Görülme sıklığı coğrafi yerleşime göre değişiklik göstermekle birlikte ortalama 100.000 kişiden 5’inde görülür (1-6/100.000). ABD’de görülme sıklığı 100.000 kişiden 2.5-5 iken (bu her yıl 8000 yeni vaka anlamına gelmektedir) Asya ve Yakın Doğuda sıklık artmakta, özellikle Azerbaycan, İran,Çin ve Güneydoğu Asyanın diğer bölgelerinde 80/100.000 e kadar yükselmektedir. Düşük sosyoekonomik yapıya sahip toplumlarda sıklık ve ölümcüllük oranı daha da yüksektir. Genel olarak bakıldığında yemek borusu adenokanseri erkeklerde kadınlardan 5 kat daha fazla görülür ve hastaların %95’i beyaz ırka mensuptur. Asya ve Afrikada her iki cinste de eşit sıklıkta görülmektedir. Erkeklerde 60 yaş ve üzerinde daha sık görülürken kadınlarda daha genç yaşlarda ortaya çıkabilir. Son yıllarda yassı hücreli kanser sıklığı hafifçe azalırken yemek borusu adenokanseri sıklığında belirgin bir artış gözlenmektedir. Günümüzde yeni teşhis edilen hastaların yaklaşık yarısını ve yemek borusu en alt kısmından kaynaklanan kanserlerin de %80’ ini adenokanserler oluşturmaktadır.
Yemek borusu kanserine neler neden olur?
Yemek borusu kanserinin nedeni hangi tip kanser olduğuna göre değişir. Yassı hücreli kanser için risk faktörleri sigara içimi ve fazla miktarda alkol tüketimidir. Günde 120g ve üzerinde alkol ve 2 paket ve daha fazla sigara tüketenlerde yassı hücreli yemek borusu kanseri gelişme riski bu maddeleri kullanmayanlara göre yaklaşık 150 kat daha fazladır. Çok sıcak yeme ve içme alışkanlığı, insan papilloma virus (HPV) enfeksiyonu, akalazya (yutma güçlüğü ile giden iyi huylu bir yemek borusu hastalığı), radyoterapi, Plummer-Vinson sendromu (demir eksikliği anemisinde yemek borusunun üst ucunda oluşan ve yutma güçlüğü yaratan daralma), yemek borusunun kezzap veya çamaşır suyu gibi yakıcı maddelerin içilmesine bağlı hasarlanmaları, gluten allerjisi, A vitamini, riboflavin ve çinko eksikliği, diyette nitrozamin fazlalığı yemek borusu kanseri gelişimini kolaylaştırıcı olduğu ileri sürülen diğer faktörler arasında sayılabilir.
Yemek borusu adenokanseri için risk faktörleri daha az anlaşılmıştır. Gastroözofagial reflü hastalığının bir komplikasyonu olan Barrett özofagusu yemek borusu adenokanseri için en iyi bilinen risk faktörüdür. Barrett özefagusu veya Barrett metaplazisi olarak bilinen durum gastroözofagial reflü hastalığının ciddi ve sessiz bir komplikasyonudur. Bu hastalıkta yemek borusunun iç yüzeyini döşeyen dokunun yerini mide veya barsakların iç yüzünü döşeyen doku almaktadır. Genel olarak reflü dışındaki yakınmalar nedeniyle gastroskopi yapılan insanlarda Barrett metaplazisine rastlanma sıklığı %0.5-1 ken reflü nedeniyle endoskopi yapılanlarda bu oran %5-15 e kadar yükselmektedir. Yemek borusunda darlık gelişen hastalarda bu oran %50 ye kadar çıkabilir. Barrett özefagusu her yaşta görülebilmesine rağmen 40 yaş sonrasında görülme sıklığı artar. Batı toplumunda ve beyaz ırkta daha sık görülmektedir. Barrett özefagusunun önemi kansere dönüşüm gösterebilen bir hastalık oluşundadır. Barrett özefagusu olan hastalarda yemek borusunda kanser gelişme sıklığı yıllık %0.5 civarındadır ki bu oran Barrett özefaguslu hastalarda yemek borusu kanseri gelişme riskinin genel topluma göre 30 ila 50 kat daha fazla olduğu anlamına gelir. Bu nedenle Barrett özefagusu saptanan hastaların belirli aralıklarla gastroskopi yapılarak ve doku örneği alınarak takip edilmeleri ve kansere dönüşümün erken bulguları saptanan hastaların cerrahi tedavi ile tedavi edilmeleri gerekir.
Gastroözofagial reflü hastalığı yemek borusu kanseri oluşumuna yol açarmı?
Yapılan çalışmalar gastroözofagial reflü hastalığı varlığında yemek borusu kanseri görülme sıklığının bir miktar arttığını göstermekteyse de bu artış orta ve hafif şiddetteki reflü vakalarında fazla belirgin değildir. (Reflü şikayeti olmayanlarda %0,002, hafif ve orta şiddette reflüsü olanlarda %0,003-0,018, şiddetli reflüsü olanlarda %0,035). Bugünkü bilgilerimiz, reflü hastalığında yemek borusu kanseri gelişme sıklığında hafif ancak önemsiz düzeyde bir artış olduğunu göstermektedir. Bu risk cerrahi tedavide görülebilecek ciddi komplikasyonların gelişme olasılığından (%0,5-1,5) belirgin ölçüde daha düşüktür.
Yemek borusu kanserinin belirtileri nelerdir?
En sık yakınma yutma güçlüğü (yemeklerin mideye ulaşmadan önce yemek borusunda takılması hissi) ve/veya yutma sırasında ağrı hissedilmesidir. Yutma güçlüğü genellikle ilerleyici karakterdedir. Başlangıçta katı ve iyi çiğnenmemiş gıdaların büyük parçalar halinde yutulması ile oluşurken zamanla sıvı gıdaların yutulmasında da güçlük oluşur. Özellikle et, ekmek ve elma hastalar tarafından yutma güçlüğü oluşturan gıdalar olarak tanımlanır. Bunların dışında kilo kaybı, tükürük salgısının artması, sindirilmemiş besinlerin ağza geri gelmesi, uyku sırasında ağızdan yastığı kirleten ve bazen kanlı olabilen bir sıvının akması, göğüste rahatsızlık hissi, sırta yayılabilen göğüs ağrısı, kusma sırasında ağızdan kan gelmesi, dışkının siyak renkte çıkması gibi bulgular da olabilir. Hastalarda kansızlık,ses kısıklığı ve öksürük bulunabilir.
Bende yemek borusu kanseri olup olmadığını nasıl anlarım?
Yemek borusu kanserinin ana belirtileri olan yutma güçlüğü ve/veya yutma sırasında ağrı hissedilmesi ve kilo kaybı hekime başvurmanız için yeterli neden olabilir. Yemek borusu kanseri olup olmadığınız anlamak için basit bir yöntem henüz yoktur. Genelde yemek borusunda yutma güçlüğüne neden olacak bir kitle olup olmadığının anlaşılmasına yönelik testler uygulanır.
Yemek borusu kanseri tanısını koymak için hangi yöntemler kullanılır?
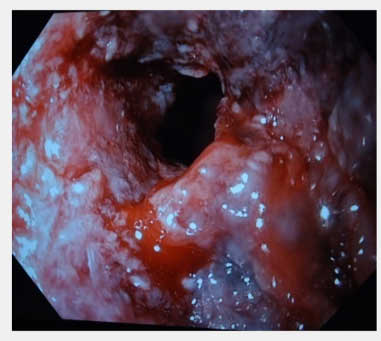
Endoskopi lezyonu direkt olarak görme ve biyopsi (doku örneği) alma imkanı sağlaması nedeniyle uygulanması gereken diğer bir yöntemdir. Ağrılı yutma ön planda olan hastalarda ilk tanı yöntemi olarak kullanılabilir. (Bkz. Endoskopi ve Gastroskopi). Bu yöntem ucunda kamera olan bir aletle (endoskop) ağızdan girilerek yemek borusunun görülmesi esasına dayanır.
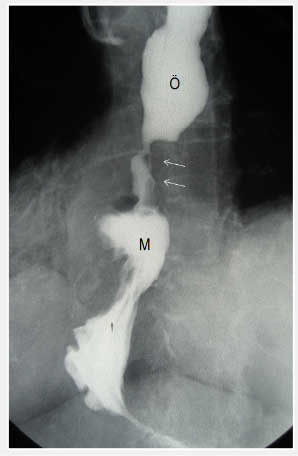
Özofagus alt uç kanseri. Dar bölge proksimalindeki yemek borusunda dilatasyon (Beyaz oklar, M; Mide, Ö: Özofagus)
Yemek borusu kanserinin evrelemesi nasıl yapılır?
Yemek borusu kanseri teşhisi koyulduktan sonra hekim hastalığın ne kadar ilerlediği ve yayılıp yayılmadığına göre evreleme yapar. Kanserin çeşidine göre kanserin en sık yayılabileceği yerler incelenip özel testlerle bu bölgeler araştırılarak evreleme yapılır. Bu konuda en sık kullanılan inceleme yöntemleri bilgisayarlı tomografi, endosonografi ve PET dir. Yemek borusu kanserinin en çok yayıldığı yerler lenf bezleri, akciğerler, karaciğer, böbrek üstü bezi, böbrekler ve kemiklerdir. Karın ve göğüs bilgisayarlı tomografisi kanserin akciğerler, karaciğer ve böbrek üstü bezine yayılımı hakkında yeterli bilgi verse de lenf bezi tutulumu hakkında pek bir şey söyleyemez. Tümör ve komşu lenf bezleri hakkında endosonografi (endoskopi eşliğinde ultrasonografi) ile biyopsi yapılarak bir fikir edinilebilinir. Bazen kanserin kemiğe sıçrayıp sıçramadığını araştırmak için kemik sintigrafisi gibi incelemelerin yapılması da gerekebilir. Pozitron emisyon tomografisi (PET scan), bronkoskopi ve mediastinoskopi evrelemede kullanılabilecek diğer yöntemlerdir.
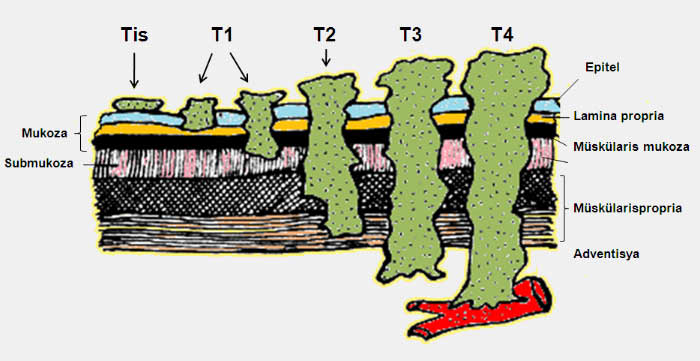
Yemek borusu kanserinde evreleme, uygun tedavi ve gidişatın tayini bakımından önemlidir. Diğer birçok kanser türünde olduğu gibi yemek borusu kanserinin evrelendirilmesinde de TNM sistemi kullanılır. T tümörün yemek borusu duvarında ilerleme derinliğini, N lenf bezi tutulumunu, M ise uzak bir organa sıçrayıp sıçramadığını gösterir.
Yemek borusu kanserinde evreleme (Tis: karsinoma insitu) (Haque S.T: Tumors of the esophagus. Feldman M, Orlando RC (Eds): Atlas of esophageal disease. Current Medicine, Philadelphia, 2002, S:145-161)
Yemek borusu kanseri nasıl tedavi edilir?
Yemek borusunun yüzeyel tabakalarını tutan erken evredeki tümörleri endoskopik olarak tedavi edilebilirler. Ancak bunun için tümörün mukozada sınırlı olması veya submukoza tabakasınının ençok 1/3 lik üst tabakasına kadar yayılmış olması gerekir. Daha derin tabakalara ulaşmış tümörlerde lenf bezi tutulumu olasılığı yüksek olduğundan cerrahi tedavi uygulanmalıdır.
Kanserin diğer organlara yayılmadığı ve tedavi edilebilir olduğu hastalarda yemek borusunun büyük bir kısmının çıkarılması ana tedavi prensibidir. Pek çok hastada işe yaradığına dair çok kesin kanıtlar olmasa da kemoterapi ve radyoterapi tedavileri de ilave olarak yapılabilir. Birçok kanser merkezi tedavi edilebilir hastalarda ameliyattan önce verilecek kemoterapi ve radyoterapinin yararını araştırmaktadır.
Kanserin komşu organlara yayıldığı veya herhangi başka bir nedenle ameliyat edilemeyecek durumdaki hastalarda kemoterapi ve radyoterapinin birlikte kombine verilmesi ana tedavi prensibidir. Bu tedavi yöntemi ile yutma ile ilgili problemler hemen düzelemeyeceğinden yutmayı düzeltmek için başka yöntemler de denenir. Bunlar arasında yemek borusunu açık tutabilmek için tümörün olduğu bölgeye esnek bir tüp (stent) yerleştirilmesi ve bu bölgenin laser veya argon akımı ile yakılarak açılması sayılabilir.
Yemek borusu kanserinde palyatif tedavi ne demektir?
Kemo-radyoterapi ve/veya cerrahi tedavi uygulanamayan hastalarda yutma güçlüğü, kilo kaybı, kanama ve fistül oluşumuna (iki komşu organ arasında normalde olmayan bir bağlantının oluşması) bağlı inatçı öksürük vb. şikayetler nedeniyle bu şikayetlerin giderilmesi amacıyla palyatif tedavi gerekebilir. Yutma güçlüğü gıda alımına engel olacağından hastanın genel durumunun hızla kötüleşmesine sebep olabilir. Endoskopik dilatasyon (yemek borusunun bir balon yardımıyla genişletilmesi), stent takılması ve darlığın termal veya kimyasal yöntemler kullanılarak açılması bu amaçla kullanılabilecek yöntemlerdir. Bunlar arasında özellikle kendi kendine açılan ve kıvrılabilir özelliğe sahip metalik yemek borusu stentleri gerek uygulama kolaylığı ve gerekse yutma güçlüğünü belirgin ölçüde azaltmaları nedeniyle yaygın olarak kullanılmaktadır. Dilatasyonla elde edilen iyileşme çok kısa süreli olduğundan genellikle stent takılacak hastalarda uygulanır.
![]()
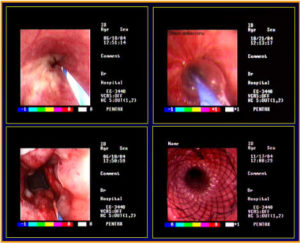 Yemek borusu kanserinde balon dilatasyonu sonrasında stent yerleştirilmesi
Yemek borusu kanserinde balon dilatasyonu sonrasında stent yerleştirilmesi